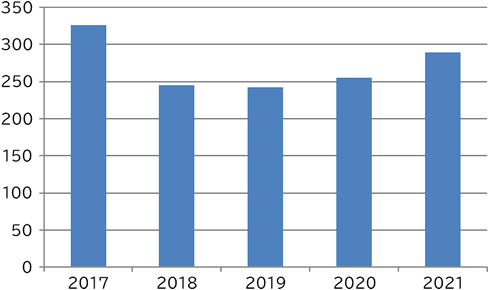
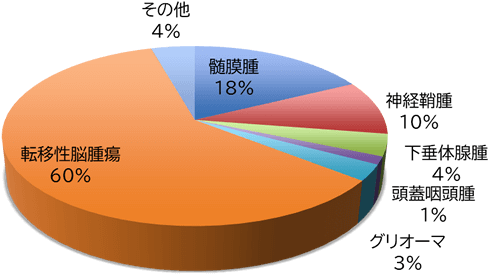
主な脳腫瘍
髄膜腫
脳を包んでいる髄膜から発生する、脳腫瘍の中で最も多い良性の腫瘍です。
症状のない小さな腫瘍は定期的な経過観察のみとすることも多いですが、小さくても脳神経を圧迫して症状を呈しているものや、増大傾向を示すもの、大きな腫瘍は治療の対象となります。
大半は良性ですが、悪性のものもあります。
治療
基本的には摘出術です。完全に摘出できれば再発はありません。
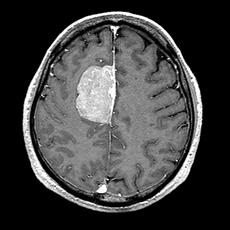 |
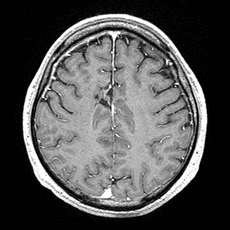 |
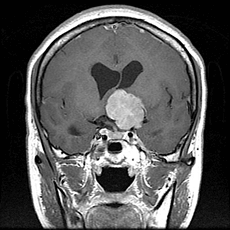
しかしながら、できている場所によっては摘出が非常に難しく、完全に摘出できないことがあります。そのような場合、当院では残った腫瘍が大きくなっていかないようにガンマナイフ治療を追加することがあります。
 |
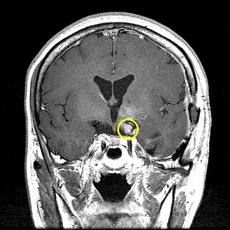 |
| 術前 | 術後 |
視神経に癒着している部分を残し手術を終了。残存腫瘍にガンマナイフ治療を行いました。
脳の底の方にできた小さなものは、ガンマナイフのみでも治療可能です。
ガンマ治療についてはこちら
聴神経腫瘍
12本ある脳神経のうち、8番目の神経である聴神経に発生する良性の腫瘍です。
聴神経のなかの前庭神経から発生することが多く、前庭神経鞘腫とも呼ばれます。
耳鳴り、聴力低下、めまい等で発症することが多く、突発性難聴で見つかることもあります。
腫瘍の成長は、非常にゆっくりとしたものですが、稀に成長の早いものがあり、適切な経過観察が必要となります。特に嚢胞性(水風船状の腫瘍)のものは比較的早く大きくなる傾向にあります。
治療としては当院では2つの方法で治療しています。
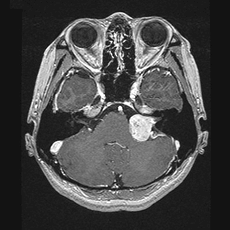
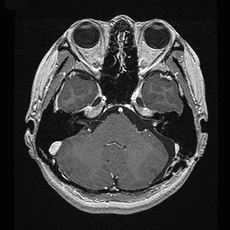
1、開頭手術
比較的大きな腫瘍が対象となります。
一般的には、耳の後ろあたりを開頭し、腫瘍を摘出します。
手術の際には、聴性誘発電位(音が脳に伝えられる時に発生する脳波)を測定しながら、聴力の温存に努めています。また、聴神経のすぐそばにある顔面神経が腫瘍に圧迫されていることが多く、それを損傷しないように神経刺激装置を用いて顔面神経の温存に努めています。
 |
 |
2、ガンマナイフ治療
比較的小さな腫瘍が対象となります。
ガンマ治療についてはこちら
下垂体腺腫
頭蓋骨の底にあるトルコ鞍と呼ばれる骨のくぼみに入っている脳下垂体から発生する良性の腫瘍です。
脳下垂体は小指の先ほどの小さな臓器ですが、複数のホルモンを分泌しています。下垂体から分泌されるホルモンとしては、成長ホルモン、副腎皮質刺激ホルモン、甲状腺刺激ホルモン、乳汁分泌ホルモン、黄体形性ホルモン、卵胞刺激ホルモン、抗利尿ホルモンなどがあります。
下垂体腺腫はホルモンを過剰に分泌するタイプ(機能性腺腫)と分泌しないタイプ(非機能性腺腫)があります。
非機能性腺腫
小さな物は大半が無症状ですが、腫瘍が大きくなって下垂体の上にある視神経を圧迫するようになると、視野障害(視野の外側が見にくくなる)や視力障害などの症状が出現します。 また、正常下垂体の機能が低下し、ホルモンの分泌が減少することがあります。
機能性腺腫
いろいろなホルモン産生腫瘍がありますが、頻度の多いものとしては以下のものがあります。
・乳汁分泌ホルモン(プロラクチン)産生腫瘍
乳汁分泌ホルモンが過剰に分泌されるため、女性では無月経となり、不妊症の原因となります。乳汁分泌が見られることもあります。
男性の場合、性欲低下や女性化乳房となることもありますが、多くの場合は腫瘍の増大による、視力・視野障害で見つかります。
・成長ホルモン産生腫瘍
成人の場合、先端肥大症となります。これは額や鼻、唇、舌が大きくなり、“ごつごつした顔”となります。また手足が大きくなり、指輪や靴のサイズが合わなくなったりします。
また、高血圧や糖尿病、動脈硬化、心疾患の原因となります。
思春期に発生した場合、巨人症となります。
・副腎皮質刺激ホルモン産生腫瘍
比較的珍しい腫瘍で、クッシング病と呼ばれます。
顔が丸くなって、中心性肥満とよばれる体幹部の肥満が特徴です。その他、ニキビができやすくなり、毛が濃くなったり、高血圧、糖尿病、骨粗鬆症などを併発することがあります。鬱状態となることもあります。
治療
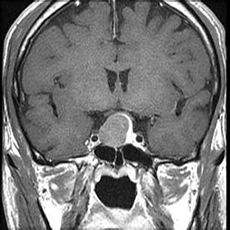
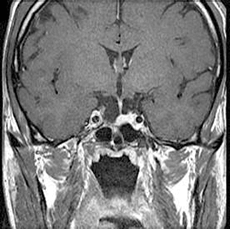
視力・視野障害を生じている大きな腫瘍やホルモン産生腫瘍は摘出術の適応となります。 乳汁分泌ホルモン産生腫瘍では、視力・視野障害を生じている場合は摘出術が必要ですが、そうでないものでは薬での治療を考えます。
摘出術には鼻の穴から手術する経鼻手術と開頭手術があります。
よほど大きなものは開頭手術が必要となることがありますが、多くは経鼻手術が可能です。
当院では神経内視鏡を用いた経鼻手術を取り入れております。
鼻の穴から手術するため、頭部に傷はつきません。
 |
 |
また、小さな再発腫瘍や術後の残存腫瘍に対してはガンマナイフ治療も有効です。
ガンマ治療についてはこちら
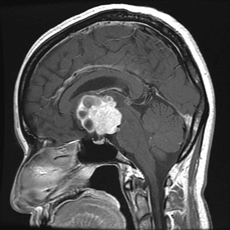
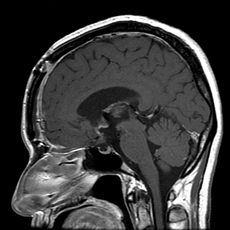
頭蓋咽頭腫
視床下部から下垂体付近に発生する良性腫瘍です。
頭痛や視力・視野障害、尿崩症(尿の量が異常に多くなる)等の症状が出ることが多く、腫瘍の圧迫により水頭症となって見つかることもあります。
治療
基本的には摘出術が必要です。
下垂体付近にできたものは経鼻手術も可能ですが、サイズの大きなものや視床下部付近にできたものでは開頭術が必要です。視神経や下垂体、視床下部に癒着していることが多く、全摘出はなかなか困難で再発が多い腫瘍です。
 |
 |
放射線も有効ですので、全摘出できなかった場合には、残存腫瘍に対しガンマナイフ治療を行うこともあります。
ガンマ治療についてはこちら
グリオーマ
グリオーマとは脳を構成する細胞の中の神経膠細胞(グリア細胞)から発生する腫瘍の総称です。
良性から悪性まで様々な腫瘍が含まれます。
グリオーマだけでなく脳腫瘍の診断は世界保健機構(WHO)の脳腫瘍分類に基づいて行われます。
グリオーマの分類は、以前は摘出した腫瘍細胞を顕微鏡で観察し組織学的検査にて診断していましたが、最新の分類では腫瘍の遺伝子検査が必要となっています。この検査は残念ながら現在のところすべての医療機関で行えるわけではなく、大学病院等一部の施設でのみ可能となっています。
治療
基本的には摘出術を行います。
画像診断で良性と予想されるものは生検術(組織検査の目的に一部のみを摘出する)を行い、良性と診断されれば経過観察のみで良い場合もありますが、少しでも悪性の要素が疑われる場合は、可能な限り摘出します。
グリオーマは周囲の正常脳細胞と明瞭な境界があるわけではなく、周囲にしみ込むように拡がっていきます。特に悪性のものはその傾向が強く、画像で見えている部分のみの摘出では完全に摘出できているとは言えません。どこまで拡がっているか画像検査により正確に診断することは困難で、そのため手術で完全に摘出するのは非常に難しく、術後に放射線治療や化学療法が必要となります。
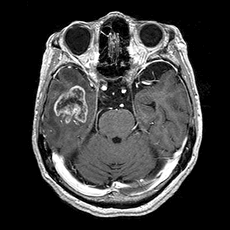 |
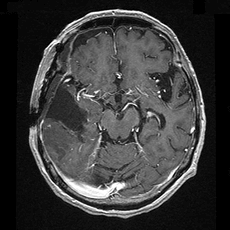 |
転移性脳腫瘍
その名の通り、脳以外の部分にできたがん細胞が脳に転移したものです。
癌の治療の進歩により増加傾向にあります。
最も多いのは肺癌からの転移で、次いで乳癌からの転移が多いです。
治療
大きな腫瘍で単発のものは摘出することもありますが、多くの場合、放射線治療が中心となります。化学療法については、新しい抗がん剤のなかには脳転移にも有効である場合もありますが、確実ではありません。
摘出術を行った場合でも、再発を予防するため放射線治療を追加することが多いです。
放射線治療には全脳照射(脳全体に放射線をあてる)とガンマナイフ治療をはじめとする定位照射(腫瘍のみに放射線をあてる)があり、どちらの治療が適当かは転移巣の大きさや個数等で決まります。定位照射の成績向上により、最近は定位照射が選択されることが多くなっています。
ガンマ治療についてはこちら
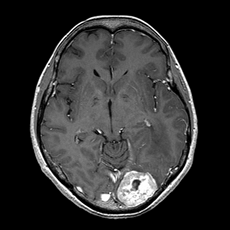 |
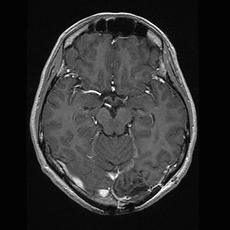 |